
電話:
021-67610176傳真:
在2014年,首ge PD-1抗體藥物Opdivo上市以來,這類檢查點抑制劑免疫療法就像開了掛一樣,三天一個小突破,五天一個大突破…
獲批的適應癥更是創造了腫瘤醫療*的奇跡:惡性黑色素瘤、非小細胞肺癌、腎細胞癌、霍奇金淋巴瘤、頭頸癌、膀胱癌、肝癌以及胃癌等多種惡性癌癥。代表性藥物Keytruda(pembrolizumab)更是成為了“廣譜抗癌藥”。
由于戴上了數不清的“突破”光環,因此很多“走投無路”的晚期癌癥患者視PD-1免疫療法為“救命稻草”。但事實上,這種免疫療法并不是適合每一個人,臨床試驗表明,只有約20-40%的患者能夠從中獲益。
Matthew F Krummel教授表示“還有救”!2018年6月25日,在線發表在期刊《Nature Medicine》上的一項重量級研究中,加州大學舊金山分校(UCSF)的Matthew F Krummel教授團隊發現了人類癌癥患者的一個關鍵生物學通路,而這一通路似乎可以引發免疫系統對檢查點抑制劑治療的成功應答。研究包括人類腫瘤樣本的初步觀察結果,小鼠模型中的機制研究以及其他患者樣本的確認,可以更好地幫助臨床醫生預測哪些患者自然會從這些有前途的新療法中受益,更重要的是,還可能改變另外一部分患者的免疫應答,讓更多的人從這類免疫療法中受益。
正常情況下,T細胞中的“剎車”是為了阻止它們攻擊自身組織的,但癌細胞通常會通過激活T細胞中的“剎車”來逃避免疫系統的追蹤。檢查點抑制劑藥物通過切斷這些“剎車”,則可以“喚醒”免疫系統,對癌細胞發起攻擊,并成功地消除了大約20 - 40 %的黑色素瘤和某些其他癌癥類型患者的惡性腫瘤。
其中好的情況是,處于亢奮狀態的T細胞能夠持續存在,時刻監控以防止癌癥的復發。但事實并非如此,大多數患者體內的T細胞仍然處于休眠狀態,任由癌細胞隨意擴散,也就是我們所說的“剎車”失靈。主要免疫療法的共同之一Matthew F. Krummel教授認為,答案可能在于對占據腫瘤周圍組織的更廣泛的免疫細胞群體更深入的了解,例如引導T細胞找到目標的DC (樹突狀細胞),或者在T細胞之前擔任檢測和殺死癌細胞的一線戰士的NK細胞(自然殺傷細胞)。
Krummel問:“如果你想讓T細胞對癌癥發起攻擊,首先,你會不會找個幫手?
而現實是,我們并不知道誰是免疫系統中的好搭檔和壞搭檔,所以我們開始系統地切除腫瘤,并對其中的每一種細胞類型發起問話:‘你能激活T細胞嗎?’”
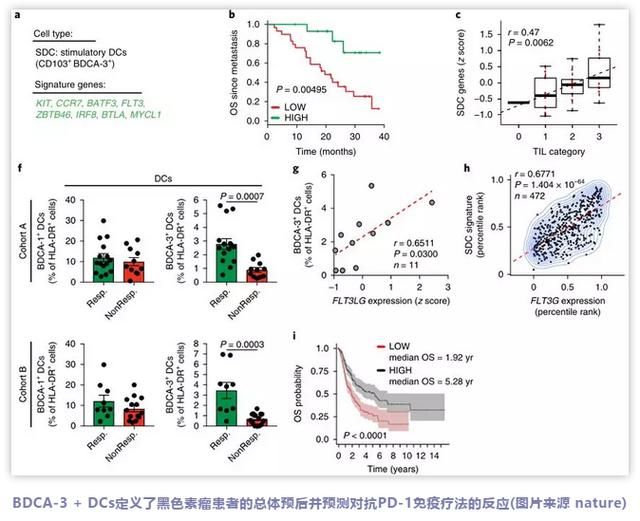
2014年,Krummel的實驗室在小鼠腫瘤中發現了一種特殊類型的樹突狀細胞,稱為SDCs-起刺激作用的樹突細胞,顧名思義,其在刺激T細胞發揮抗癌作用方面至關重要。研究人員發現,在沒有SDC的小鼠腫瘤中,T細胞不能有效地對檢查點抑制劑免疫療法產生應答,而且,具有低SDC水平的腫瘤患者的臨床治療結果也相對較差。
所以問題來了,為什么只有部分腫瘤中會存在這類保護性的SDCs?
NK細胞提高免疫治療應答率和癌癥生存率
在今天這項新的研究中,Kevin Barry為共同負責人,Krummel的團隊使用來自癌癥基因組圖譜(TCGA)中公開的黑色素瘤基因組學數據和來自UCSF臨床合作者的組織樣本證明:人黑色素瘤中SDCs的數量能夠預測患者的免疫治療應答和總生存期,正如之前在小鼠中觀察到的結果一樣。
為了解釋為什么有些患者的SDC比其他患者多,研究人員將腫瘤樣本分解成它們的組成細胞,旨在發現其與SDC數量較多的腫瘤中基因表達的差異。結果,研究人員發現,被稱為FLT3LG的特異性免疫信號蛋白或細胞因子的表達與SDCs的存在緊密相關。
在進一步的研究中,研究人員發現FLT3LG由另一類稱為自然殺傷細胞(NK)的免疫細胞表達。另外,小鼠實驗表明,NK細胞能夠直接控制腫瘤中SDCs存在的數量。
對此,Krummel說:“有趣的發現之一是,我們早就知道自然殺傷細胞可以直接殺死癌細胞。但在這項新研究中,我們發現NK細胞并不只是簡單粗暴的殺死癌細胞,它還具有和其他免疫細胞交流的能力。我們可以很直接看到NK細胞非常離散和選擇性地向SDCs傳遞細胞因子。"
根據以上發現,研究人員得出了一個假設:激活的NK細胞在患者腫瘤中能夠募集SDCs,使患者對免疫治療產生更強烈的應答。
在驗證研究中,該團隊分析了臨床合作者提供的人腫瘤樣品中存在的NK細胞,結果發現:腫瘤中NK細胞的存在與SDCs數量的增加以及患者對PD-1抗體藥物的長期反應和總體存活率相關。
換句話說,如果研究人員能夠找到一種增加患者腫瘤中NK細胞的方法,那么就可以提高腫瘤內SDCs的數量,進而對目前的檢查點抑制劑免疫療法產生更強烈的應答。顯然,這是非常令人興奮的,因為已經有一些基于NK細胞開發的新型免疫療法正在開展臨床試驗。
另外,這項新發現的另一個潛在應用是:NK細胞和SDCs水平可以作為生物標記物,以預測患者能否對免疫療法產生應答。
但目前,研究人員只能依賴于依賴活檢或手術切除的腫瘤樣本對其進行檢測,但如果可以在血液中找到相關檢測因子,那么對臨床上確定免疫治療有效的患者具有很大的意義。
后,需要提及的是,這項研究的實現離不開臨床合作者的大力支持,作為UCSF免疫組織聯合會的一部分,他們提供了研究中分析的關鍵黑色素瘤組織樣本。其中該聯合會是由Krummel與制藥*艾伯維(AbbVie)、安進(Amgen)以及百時美施貴寶(BMS)合作創立的一項積極而長遠的計劃,旨在分析來自10多種不同癌癥的數百個腫瘤樣本的免疫學特征。
未來,Krummel希望進一步擴大這一項目,不僅僅是了解對某些治療反應良好或較差的腫瘤在免疫細胞群體方面的差異性,還包括在健康和患病的狀態下,對整個身體的免疫系統的完整動態范圍進行分析
Krummel 說:“這是免疫系統的模式,它并不只是隨機分類的獨立細胞。揭示與積極治療相關的免疫細胞關系是很令人興奮的,因為它告訴了我們健康的免疫群體是什么樣的,也就是說,我們離揭開健康和疾病的根本原因又近了一步。簡言之,每次轉彎都讓我們離迷宮的中心更近。”(生物谷)